آرتریت روماتوئید یک اختلال التهابی مزمن است که می تواند به جز مفاصل سایر قسمت ها را نیز درگیر کند.
در بعضی افراد این بیماری به طیف گسترده ای از سیستم های بدن ازجمله پوست، چشم ها، ریه، قلب و عروق خونی آسیب می رساند.
اختلال خودایمنی آرتریت روماتوئید زمانی اتفاق می افتد که سیستم ایمنی بدن به اشتباه بافت های خودی را مورد حمله قرار می دهد.
برخلاف آسیب ساییدگی و پارگی آرتروز، آرتریت روماتوئید با تاثیر بر لایه پوششی مفصل باعث ایجاد ورم دردناکی می شود که در نهایت با فرسایش استخوان و تغییر شکل مفصل همراه خواهد بود.
التهاب آرتریت روماتوئید همان چیزی است که می تواند به دیگر بخش های بدن نیز آسیب برساند.
اگرچه انواع داروهای جدید، گزینه های درمانی را به طور چشمگیری ارتقاء بخشیده اند، آرتریت روماتوئید شدید باز هم باعث معولیت جسمی می شود.
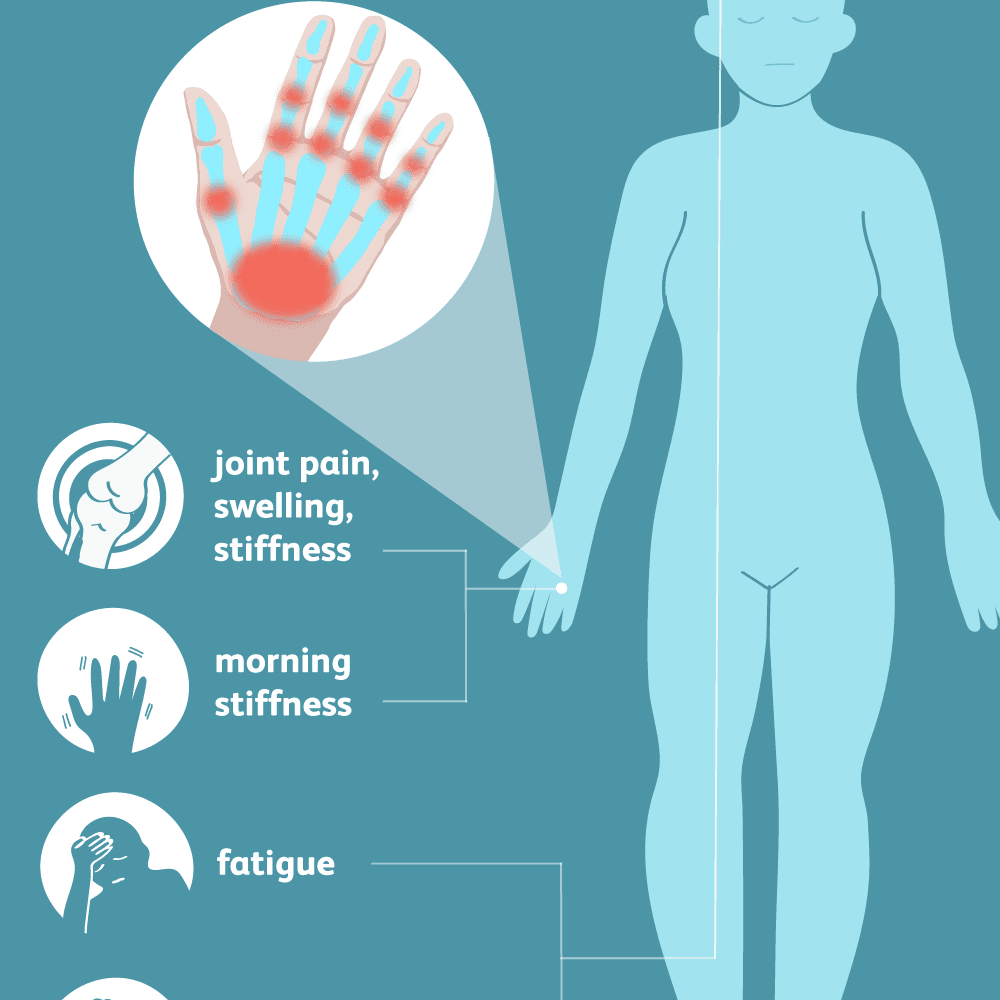
علائم
علائم و نشانه های آرتریت روماتوئید عبارتند از:
- گرما ، تورم و حساسیت به لمس مفصل
- سفتی مفصل که معموا صبح ها و بعد از بی تحرکی بدتر می شود.
- خستگی، تب و بی اشتهایی
آرتریت روماتوئید اولیه در ابتدا مفاصل کوچک شما، به ویژه مفاصل انگشتان دست و پا را درگیر می کند.
با پیشرفت بیماری، اغلب علائم به مچ دست، زانو، مچ پا، آرنج، پهلو و شانه گسترش می یابد.
در بیشتر موراد علائم در مفاصل یکسان در هر دو طرف بدن وجود دارد.
حدود 40% مبتلایان به آرتریت روماتوئید علائم نشانه هایی را تجربه می کنند که مفاصل را درگیر نمی کند.
آرتریت روماتوئید می تواند بر ساختارهای غیرمفصلی زیادی تاثیر بگذارد:
- پوست
- چشم
- ریه
- قلب
- کلیه
- غدد بزاقی
- بافت عصبی
- مغز استخوان
- عروق خونی
ممکن است شدت علائم و نشانه های آرتریت روماتوئید متفاوت باشد و حتی در دوره هایی عود کند و مدتی آرام باشد.
دوره های افزایش فعالیت بیماری را شراره یا فلیر می نامند و وقتی درد و تورم کم تر شده یا برطرف می گردد را دوره های بهبود نسبی گویند.
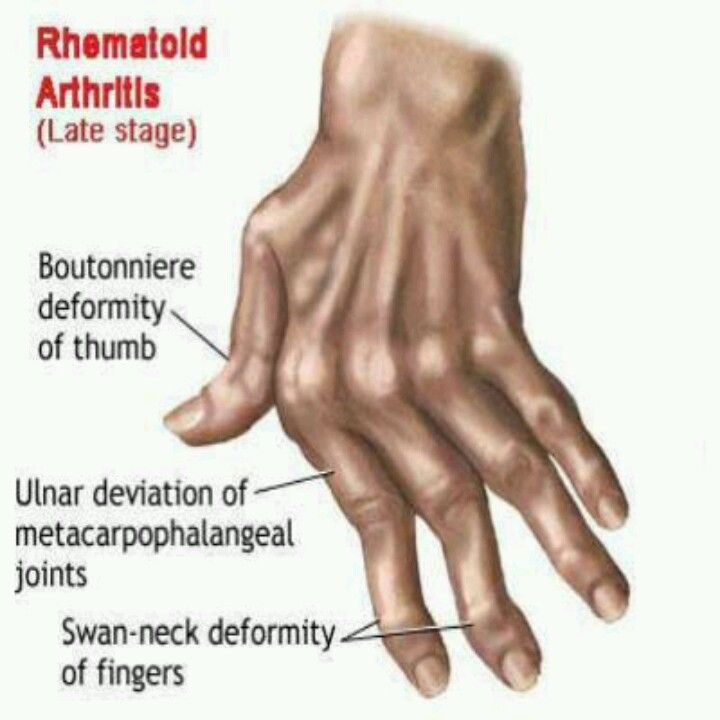
با گذشت زمان آرتریت روماتوئید باعث تغییرشکل و جابجایی مفاصل می شود.
چه موقع به پزشک مراجعه کنیم
در صورت درد و تورم مداوم با پزشک تماس بگیرید.
علل
آرتریت روماتوئید زمانی اتفاق می افتد که سیستم ایمنی به سینوویوم یعنی غشای محصورکننده مفاصل حمله می کند.
التهاب حاصله سینوویوم را ضخیم کرده و در نهایت باعث تخریب غضروف و استخوان درون مفصل می شود.
تاندون ها و رباط هایی که مفاصل را به هم نزدیک می کنند، ضعیف و کشیده می شوند در نتیجه مفصل به تدریج شکل خود را از دست داده و از محل اصلی خودش جابه جا می شود.
پزشکان نمی دانند علت اصلی بیماری چیست اما به احتمال زیاد مولفه های ژنتیکی در این زمینه نقش دارند.
اگرچه ژن های شما در واقع باعث آرتریت روماتوئید نمی شوند اما می توانند شما را نسبت به عوامل محیطی مانند عفونت به برخی ویروس ها و باکتری ها مستعدتر سازند.
ریسک فاکتورها
عواملی که شاید خطر ابتلا به آرتریت روماتوئید را افزایش دهند عبارتند از:
- جنسیت. زنان بیشتر از مردان به آرتریت روماتوئید مبتلا می شوند.
- سن. آرتریت روماتوئید می تواند در هر سنی اتفاق افتد اما شایع ترین حالت در میان سالی است.
- سابقه خانوادگی. در صورتی که یکی از اعضای خانواده آرتریت داشته باشد، ریسک ابتلای شما بیشتر است.
- سیگار. سیگار کشیدن ریسک ابتلا به آرتریت روماتوئید را افزایش می دهد به خصوص اگر استعداد ژنتیکی خاصی برای ابتلا به این بیماری داشته باشید. گویا سیگار با افزایش شدت بیماری ارتباط دارد.
- عوامل محیطی. علیرغم محدودیت اطلاعات، تماس با موادی مانند آزبست یا سیلیس می تواند خطر ابتلا به آرتریت روماتوئید را افزایش دهد.کارگران اورژانسی که در معرض گرد و غبار ناشی از ریزش مرکر تجارت جهانی هستند بیشتر در معرض خطر بیماری های خودایمنی مانند آرتریت روماتوئید هستند.
- چاقی. افراد چاق به خصوص زنان 55 ساله به بالا در معرض ابتلا به آرتریت روماتوئید هستند.
عوارض
آرتریت روماتوئید احتمال ابتلا به بیماری های زیر را افزایش می دهد:
پوکی استخوان
خود آرتریت روماتوئید همراه با برخی داروهای مصرفی برای درمان آن، باعث افزایش احتمال ابتلا به پوکی استخوان می شود.
در پوکی استخوان، استخوان ها ضعیف شده و مستعد شکستگی هستند.
نودل های روماتوئید
این برجستگی های بافتی محکم معمولا نقاط فشاری مانند آرنج را ایجاد می کنند. هرچند این نودل های می توانند در هر نقطه ای از بدن از جمله ریه ها نیز تشکیل شوند.
خشکی چشم و دهان
مبتلایان به آرتریت بیش از دیگران سندرم شوگرن را تجربه می کنند.
در این بیماری میزان رطوبت چشم و دهان کاهش می یابد.
عفونت
خود بیماری و بسیاری از داروهای مصرفی برای مقابله با آرتریت روماتوئید، سیستم ایمنی بدن را مختل کرده و باعث عفونت می شود.
ترکیب بدنی غیرعادی
نسبت چربی به توده بدون چربی بدن در کسانی که به آرتریت روماتوئید مبتلا هستند، حتی افرادی که شاخص توده بدنی(BMI) عادی دارند، بیشتر است.
سندرم تونل کارپال.
اگر آرتریت روماتوئید مچ دست را درگیر کند، التهاب حاصله با فشار بر عصب مدیان، زمینه ابتلا به سندرم تونل کارپال را افزایش می دهد.
مشکلات قلبی
آرتریت روماتوئید می تواند خطر سخت شدن و انسداد عروق و التهاب کیسه محصورکننده قلب را افزایش دهد.
بیماری ریوی
مبتلایان به آرتریت روماتوئید بیش از دیگران مستعد التهاب و اسکار بافت ریه اند که به تنگی نفس پیشرونده منتهی می شود.
لنفوم
آرتریت روماتوئید احتمال ابتلا به لنفوم – گروهی از سرطان های خونی که در سیستم لنفاوی ایجاد می شوند – را افزایش می دهد.
تشخیص
گاهی تشخیص آرتریت روماتوئید در مراحل اولیه بیماری سخت است چون علائم و نشانه های آن شبیه بیماری های دیگر است.
برای تشخیص این بیماری هیچ نوع آزمایش خون یا یافته فیزیکی وجود ندارد.
در طول معاینه پزشک معمولا مفاصل را از نظر تورم، قرمزی و گرما بررسی می کند و به معاینه رفلکس ها و قدرت عضلانی می پردازد.
آزمایش خون
مبتلایان به آرتریت روماتوئید اغلب دارای میزان زیادی رسو گلبول قرمز(ESR) یا پروتئین واکنش پذیر C(CRP) هستند که ممکن است از وجود یک روند التهابی در بدن حکایت داشته باشد.
سایر آزمایشات معمول خون به دنبال آنتی بادی های فاکتور روماتوئید و پپتید سیترولینی سایکلیک(anti-CCP) هستند.
آزمایشات تصویربرداری
ممکن است با گذشت زمان پزشک برای کمک به پیگیری پیشرفت آرتریت روماتوئید در مفاصل پرتوبرداری با اشعه ایکس را پیشنهاد کند.
MRI و سونوگرافی در تشخیص شدت بیماری به کار می روند.
درمان
هیچ درمانی برای آرتریت روماتوئید وجود ندارد اما مطالعات بالینی حاکی از این است که وقتی درمان به موقع را با داروهایی مثل داروهای ضد روماتیسمی اصلاح کننده بیماری(DMARDs) شروع می کنیم،احتمال درمان بیشتر است.
درمان دارویی
نوع داروی تجویز شده توسط پزشک به شدت علائم و مدت زمان ابتلا به آرتریت روماتوئید بستگی دارد.
NSAIDs.
داروهای ضدالتهاب غیراستروئیدی(NSAIDs) در تسکین درد و کاهش التهاب موثرند.
ایبوپروفن و ناپروکسن سدیم دو نمونه NSAIDs هستند.
NSAIDs قوی تر با نسخه پزشک در دسترس است.
عوارض جانبی می تواند شامل تحریک معده، مشکلات قلبی و آسیب کلیوی باشد.
استروئیدها
داروهای کورتیکواستروئید مانند پردنیزون، التهاب و درد را کاهش داده و آسیب مفصلی را کند می سازد.
نازک شدن استخوان ها، افزایش وزن و دیابت از عوارض جانبی این داروها بشمار می آید.
اغلب پزشک برای کاهش علائم حاد کورتیکواستروئید تجویز می کند و به تدریج دوز دارو را کاهش می دهد.
داروهای ضد روماتیسمی اصلاح کننده بیماری(DMARDs)
این داروها با کاهش سرعت پیشرفت بیماری ، مفاصل و سایر بافت ها را از آسیب دائمی نجات می دهند.
DMARDs های متداول شامل متوترکسات(Trexall, Otrexup) ، لفلونامید(Arava)، هیدروکسی کلروکین(Plaquenil) و سولفاسالازین(Azulfidine) است.
عوارض جانبی متنوع است اما می توان به مواردی مثل آسیب کبدی، سرکوب مغز استخوان و عفونت ریوی شدید اشاره کرد.
عوامل بیولوژیک
این کلاس جدیدتر DMARDs که اصلاح کننده های پاسخ بیولوژیکی نیز نامیده می شوند شامل:
- آباتاسپت(Orencia)
- آدالیموماب(Humira)
- آناکینرا(کینرت)
- باریسیتینیت(الومیانت)
- سرتولیزامب(Cimzia)
- اتانرسپت(انبرل)
- گولیموماب(سیمپونی)
- اینفیلیکسیماب(رمیکید)
- ریتوکسی مب(ریتوکسان)
- ساریلوماب(Kevzara)
- توسیلیزوماب(Actemra)
- توفاسیتینیب(Xeljanz)
این داروها می توانند قسمت هایی از سیستم ایمنی بدن را که باعث التهاب و آسیب بافتی ومفصلی می شوند ، هدف قرار دهند.
در مبتلایان به آرتریت روماتوئید ، دوز بالای توفاسیتینیب می تواند خطر ایجاد لخته های ریوی را افزایش دهد.
DMARDs بیولوژیک معمولا زمانی اثربخش ترند که با داروهای DMARD غیر بیولوژیک مانن متوترکسات تجویز شوند.
درمان های نگهدارنده
ممکن است پزشک شما را به یک متخصص فیزیوتراپی یا کاردرمانی ارجاع دهد تا با انجام تمرینات حرکتی ، انعطاف پذیری مفاصل را حفظ کنید.
به علاوه شاید روش های جدیدی را برای انجام امور روزمره پیشنهاد دهد که برای مفاصل شما راحت تر باشد. مثلا شاید بخواهید با استفاده از بازوها چیزی را بردارید.
تجهیزات کمکی از اعمال فشار زیاد روی مفاصل دردناک جلوگیری می کنند؛ به عنوان مثال چاقوی آشپرخانه مجهز به گیره دستی به محافظت از مفاصل انگشت و مچ دست کمک می کند.
می توان از ابزارهای خاصی مانند قلاب های دکمه ای برای آسان لباس پوشیدن کمک گرفت.
برای آشنایی با این تجهیزات می تواند به کاتالوگ ها و فروشگاه های لوازم پزشکی مراجعه کرده و ایده های خوبی بگیرید.
جراحی
در صورتی که داروها نتوانند از آسیب مفصلی جلوگیری کرده یا از سرعت پیشرفت بیماری بکاهند، احتمالا پزشک برای درمان مفاصل آسیب دیده جراحی را پیشنهاد می کند.
احتمال دارد جراحی توانایی استفاده از مفاصل را بازیابد. به علاوه در کاهش درد و بهبود عملکرد نیز موثر است.
جراحی آرتریت روماتوئید شامل یک با چند روش زیر است:
- سینووکتومی. جراحی برداشتن پوشش ملتهب مفصل(سینوویوم) روی زانو، آرنج، مچ، انگشتان و ران انجام می شود.
- ترمیم تاندون. التهاب و آسیب مفصلی می تواند باعث شل شن یا پارگی تاندون های اطراف مفصل شود. شاید جراخ بتواند تاندون های اطراف مفصل را ترمیم کند.
- همجوشی مفصل. در صورت عدم جایگزینی مفصل، همجوشی مفصل با جراحی برای ثبیت یا تنظیم مجدد مفصل و تسکین درد بکار می رود.
- تعویض کامل مفصل. در طی جراحی تعویض مفصل، جراح قسمت آسیب دیده مفصل را برداشته و پروتزی از جنس فلز یا پلاستیک را به جای آن قرار می دهد.
جراحی خطر خونریزی، عفونت و درد را افزایش می دهد.
در مورد مزایا و مخاطرات جراحی با پزشک خود صحبت کنید.
سبک زندگی و درمان خانگی
اگر مبتلا به آرتریت روماتوئید هستید می توانید برای بهبود خود کارهایی انجام دهید.
این اقدامات خودمراقبتی زمانی که با داروهای روماتیسم مفصلی به کار روند می توانند به کنترل علائم و نشانه ها کمک کنند:
- به طور منظم ورزش کنید. ورزش آرام می تواند به تقویت عضلات اطراف مفصل کمک کرده و خستگی را کاهش دهد.
- قبل از آغاز هر نوع فعالیت ورزشی با پزشک خود مشورت کنید.
- اگر تازه شروع کرده اید، پیاده روی را امتحان کنید.
- از اعمال فشار روی مفاصل حساس، آسیب دیده یا به شدت ملتهب خودداری نمایید.
- از کیسه آب گرم یا یخ استفاده کنید.
- گرما به تسکین درد و کاهش تنش عضلانی کمک می کند.
- سرما می تواند احساس درد و تورم را کاهش دهد و باعث بی حسی درد شود.
- آرام باشید. با کاهش استرس زندگی راهی برای مقابله با درد پیدا کنید.
- روش هایی مانند تصاویر هدایت شده، تنفس عمیق و ریلکیسشن عضلات در کنترل درد موثرند.
درمان جایگزین
بعضر درمان های مکمل و شایع که نویدبخش بهبود آرتریت روماتوئید هستند عبارتند از:
روغن ماهی
مطالعات اولیه حاکی از این است که مکمل های روغن ماهی درد و سفتی آرتریت روماتوئید را کاهش می دهند.
حالت تهوع، بادگلو و طعم ماهی در دهان از جمله عوارض جانبی این مکمل هاست.
روغن ماهی می تواند با برخی داروها تداخل داشته باشد بنابراین اول با پزشک مشورت کنید.
روغن های گیاهی
دانه های گل مغربی، گل گاو زبان و توت سیا حاوی نوعی اسید چرب هستند که به کاهش درد و سفتی صبحگاهی آرتریت روماتوئید کمک می کنند.
عوارض جانبی می تواند شامل سردرد، اسهال و گاز باشد.
بعضی از روغن های گیاهی باعث آسیب کبدی یا تداخل در مصرف داروها می شوند بنابراین باید در ابتدا با پزشک مشورت کنید.
تایچی
این حرکت درمانی شامل تمرینات ملایم و کشش همراه باتنفس عمیق است.
بسیاری از افراد برای رفع استرس های روزمره زندگی از تایچی استفاده می کنند.
مطالعات نشان می دهد این روش در بهبود خلق و خو و کیفیت زندگی مبتلایان به آتریت روماتوئید موثر است.
اگر این ورزش با هدایت یک مربی آگاه انجام شود، بی خطر خواهد بود اما هیچ حرکت دردناکی را انجام ندهید.
مقابله و پشتیبانی
درد و ناتوانی مربوط به آرتریت روماتوئید می تواند کار و زندگی خانوادگی مبتلایان را تحت الشعاع قرار دهد.
افسردگی و اضطراب شایع است چون افراد عزت نفس پایینی دارند و احساس بی پناهی می کنند.
میزان تاثیر آرتریت روماتوئید بر فعالیت های روزمره شما به بخش درگیر و نحوه مقابله با بیماری بستگی دارد.
در مورد استراتژی های مقابله ای با پزشک یا پرستار صحبت کنید.
با گذشت زمان متوجه می شوید که بهترین استراتژی برای شما کدام است.
در ضمن موارد زیر را فراموش نکنید:
- بیماری را کنترل کنید. به کمک پزشک برنامه ای برای کنترل روماتیسم طراحی کنید تا با این کار مسئول بیماری خود باشید.
- محدودیت های خود را بشناسید.
- در هنگام خستگی استراحت کنید.
- آرتریت روماتوئید می تواند شما را مستعد خستگی و ضعف عضلانی کند.
- استراحت یا خواب کوتاه با خواب شبانه شما تداخل ندارد.
- با دیگران ارتباط برقرار کنید.
- اعضای خانواده را از احساستان آگاه کنید.
- آن ها ممکن است نگران باشند اما شاید دوست نداشته باشید در مورد درد بیماری از شما چیزی بپرسند.
- وقتی درد طاقت فرسایی دارید با یکی از دوستان یا اعضای خانواده صحبت کنید.
- به علاوه با مبتلایان به آرتریت روماتوئید ارتباط داشته باشید .
- برای خودتان وقت بگذارید ما به راحتی مشغول کار می شویم و خودمان را فراموش می کنیم, برای کاری که دوست دارید مانند حل جدول مجلات، پیاده روی یا گوش دادن به موسیقی وقت بگذارید. این کار استرس شما را کاهش می دهد.
آماده شدن برای ملاقات با پزشک
گاهی پزشک پس از معاینه و بررسی علائم و نشانه ها ، شما را برای ارزیابی بیشتر به پزشک متخصص درمان روماتیسم و سایر بیماری های التهابی(متخصص روماتولوژی) ارجاع می دهد.
کارهایی که می توانید انجام دهید:
- شرح مفصلی از علائم خود تهیه کنید.
- به اطلاعات مربوط به مشکلات پزشکی قبلی خود اشاره کنید.
- اطلاعات مربوط به مشکلات پزشکی والدین یا اعضای خانواده را به خاطر بسپارید.
- تمام داروها و مکمل های مصرفی فعلی و قبلی را یادداشت کنید.
- سوالاتی که می خواهید از پزشک بپرسید را بنویسید.
چه انتظاری از پزشک دارید
پزشک ممکن است سوالات زیر را بپرسد:
- علائم بیماری از چه زمانی شروع شدند؟
- کدام مفاصل درگیرند؟
- آیا فعالیت خاصی علائم شما را بدتر یا بهتر می کند؟
- آیا علائم با امور روزانه شما تداخل دارند؟















نظرات کاربران