بیماری قلبی توصیف کننده طیفی از بیماری هایی است که قلب را درگیر می کنند، مانند:
- بیماری عروق خونی مثل بیماری عروق کرونری
- مشکلات ریتم قلب(آریتمی)
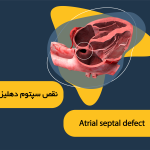
- نقایص قلبی مادرزادی
- بیماری دریچه قلب
- · بیماری ماهیچه قلب
- عفونت قلبی
سبک زندگی سالم در پیشگیری یا درمان بسیاری از بیماری های قلبی موثر است.
علائم
علائم بیماری قلبی به نوع بیماری بستگی دارد.
علائم بیماری قلبی در عروق خونی
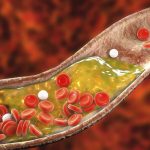
تجمع پلاک چربی در شریان ها یا تصلب شرایین می تواند به عروق خونی و قلب آسیب برساند. ایجاد پلاک با تنگ و مسدودسازی عروق خونی فرد را در معرض حمله قلبی، درد قفسه سینه(آنژین صدری) یا سکته قرار می دهد.
شاید علائم بیماری عروق کرونری در زنان و مردان با هم فرق داشته باشد. مثلاً مردان بیشتر درد قفسه سینه دارند و زنان در هنگام احساس ناراحتی در قفسه سینه علائم دیگری مثل تنگی نفس، تهوع و خستگی مفرط را تجربه می کنند.
علائم و نشانه ها عبارتند از:
- درد قفسه سینه ، فشار یا ناراحتی در قفسه سینه(آنژین).
- تنگی نفس
- درد، بی حسی، ضعف یا سردی پاها و بازوها در شرایطی که عروق خونی آن بخش بدن تنگ شده باشند.
- درد در گردن، فک، گلو، بالای شکم یا پشت
شاید تا زمانی که دچار حمله قلبی، آنژین، سکته یا نارسایی قلبی نشده اید، بیماری عروق کرونری شما تشخیص داده نشود. حتماً به علائم قلبی عروقی توجه کرده و نگرانی هایتان را با پزشک در میان بگذارید. گاهی می توان با معاینه منظم بیماری قلبی عروقی را در مراحل اولیه تشخیص داد.
علائم بیماری قلبی ناشی از ضربان غیرطبیعی قلب(آریتمی قلبی)
ضربان قلب شما می تواند خیلی سریع، خیلی کند یا نامنظم باشد. علائم و نشانه های آریتمی قلبی عبارتند از:
- لرزش قفسه سینه
- ضربان قلب سریع یا تاکیکاردی
- ضربان قلب کند یا برادیکاردی
- درد یا ناراحتی قفسه سینه
- تنگی نفس
- سبکی سر
- سرگیجه
- غش
علائم بیماری قلبی ناشی از نارسایی های قلبی
نقایص مادرزادی معمولاً بلافاصله بعد از تولد تشخیص داده می شوند. علائم و نشانه های نارسایی قلبی در کودکان عبارتند از:
- رنگ پوست خاکستری یا آبی کم رنگ(سیانوز)
- ورم پاها، شکم یا اطراف چشم
- تنگی نفس حین شیردهی در نوزادان که باعث کاهش وزن می شود.
معمولاً نقایص مادرزادی نه چندان جدی تا دوران کودکی یا بزرگسالی تشخیص داده نمی شوند. علائم و نشانه های نارسایی قلبی مادرزادی که بلافاصله تهدیدکننده زندگی نیستند عبارتند از:
- تنگی نفس حین ورزش یا فعالیت بدنی
- خستگی سریع حین ورزش یا فعالیت بدنی
- ورم دست، پا و مچ
علائم بیماری قلبی ناشی از عضله قلب(کاردیومیوپاتی)
شاید در مراحل اولیه کاردیومیوپاتی هیچ علائمی نداشته باشید و با بدتر شدن شرایط علائم زیر بروز کند:
- تنگی نفس با فعالیت یا استراحت
- ورم پا، قوزک و کف پا
- خستگی
- ضربان قلب نامنظم که با احساس حرکت سریع قفسه سینه و تپش همراه است.
- سرگیجه، سبکی سر و غش
علائم بیماری قلبی ناشی از عفونت قلبی
اندوکاردیت عفونتی است که پوشش داخلی حفره ها و دریچه های قلب(اندوکارد) را درگیر می کند. علائم و نشانه های عفونت قلبی به شرح زیر است:
- تب
- تنگی نفس
- ضعف و خستگی
- تورم پاها یا شکم
- تغییر ریتم قلب
- سرفه خشک یا مداوم
- بثورات جلدی یا لکه های غیرعادی
علائم بیماری قلبی ناشی از مشکلات دریچه قلب(بیماری دریچه قلب)
میترال، سه لتی، ریوی و آئورت چهار دریچه قلبی هستند که با باز و بسته شدن خود جریان خون قلبی را هدایت می کنند. موارد زیادی می توانند به دریچه های قلبی آسیب برسانند و باعث تنگی (استنوزیس)، نشت(نفوذ یا نارسایی) یا بسته شدن نامناسب(پرولاپس) شوند.
برحسب اینکه کدام دریچه خوب کار نمی کند، علائم و نشانه های زیر بروز می کنند:
- خستگی
- تنگی نفس
- ضربان قلب نامنظم
- ورم پاها یا مچ
- درد قفسه سینه
- غش
چه زمانی باید به پزشک مراجعه کرد:
در صورت مشاهده هر کدام از علائم زیر فوراً به پزشک مراجعه کنید:
- درد قفسه سینه
- تنگی نفس
- غش کردن
اگر فکر می کنید ممکن است دچار حمله قلبی شده باشید حتما با اورژانس تماس بگیرید.
وقتی بیماری قلبی در مراحل اولیه تشخیص داده شود، درمان آن راحتتر است پس در مورد نگرانی هایتان راجع به سلامت قلب با پزشک صحبت کنید. اگر نگران ابتلا به بیماری قلبی هستید در مورد اقداماتی که خطر بیماری قلبی را کاهش می دهند با پزشک مشورت نمایید. در صورتی که سابقه خانوادگی ابتلا به بیماری قلبی را دارید این موضوع اهمیت بیشتری پیدا می کند.
اگر براساس علائم و نشانه هایی که دارید فکر می کنید مبتلا به بیماری قلبی هستید، یک وقت ویزیت از پزشک بگیرید.
علل
علل بیماری قلبی بر حسب نوع خاص بیماری شما متفاوت است. بیمای قلبی انواع زیادی دارد. برای درک علل این بیماری اول باید با طرز کار قلب آشنا شوید.
طرز کار قلب
قلب مثل یک پمپ است. این اندام عضلانی به اندازه مشت شماست که در سمت چپ مرکز قفسه سینه قرار دارد. قلب به دو طرف راست و چپ تقسیم می شود.
- سمت راست قلب شامل دهلیز راست و بطن راست است که خون را از طریق شریان های ریوی جمع آوری کرده و به ریه ها پمپاژ می کند.
- ریه ها اکسیژن مورد نیاز خون را تامین می کنند و دی اکسید کربن را که یک محصول زائد محسوب می شود ، از بدن خارج می کنند.
- سپس خون غنی از اکسیژن به سمت چپ قلب یعنی دهلیز و بطن چپ وارد می شود.
- سمت چپ قلب خون را از طریق بزرگترین شریان بدن یعنی آئورت پمپاژ می کند تا اکسیژن و مواد مغذی را به تمام بافت های بدن برساند.
دریچه های قلب
چهار دریچه قلب به صورت یک طرفه و فقط در زمان لازم باز شده و خون را در جهت صحیح هدایت می کنند. برای عملکرد درست دریچه ها باید به درستی شکل گرفته باشند، تا آخر باز شوند و محکم بسته شوند تا هیچ نشتی وجود نداشته باشد. چهار دریچه قلب عبارتند از:
- سه لتی
- میترال
- ریوی
- آئورت
ضربان قلب
قلب در یک سیکل مداوم منقبض شده و به حالت استراحت در می آید.
- در طول انقباض که به آن سیستول هم می گویند، بطن ها منقبض شده و با فشار خون را به عروقی که به ریه یا سراسر بدن می روند می فرستند.
- در زمان استراحت قلب یا همان دیاستول، بطن ها با خون جاری از دهلیزهای راست و چپ پر می شوند.
سیستم الکتریکی قلب
سیستم الکتریکی قلب باعث تپش آن می شود. ضربان قلب شما تبادل مداوم خون غنی از اکسیژن با خون کم اکسیژن را کنترل می کند. این تبادل شما را زنده نگه می دارد.
- سیگنال های الکتریکی از دهلیز راست(گره SA) شروع می شوند و در یک مسیر اختصاصی به بطن ها می رسند و سیگنال پمپاژ قلب را مخابره می کنند. این سیستم ضربان قلب شما را در یک ریتم هماهنگ و طبیعی نگه می دارد تا جریان خون حفظ شود.
علل بیماری عروق کرونری
ایجاد پلاک کلسترولی
تجمع پلاک چربی در شریان ها(اترواسکلروز) شایع ترین علت بیماری عروق کرونر است. سبک زندگی ناسالم مثل رژیم غذایی نامناسب، ورزش نکردن، چاقی ، اضافه وزن و سیگار می تواند باعث تصلب شرایین شود.
علل آریتمی قلب
علل شایع آریتمی یا شرایطی که می تواند منجر به آریتمی شود عبارتند از:
- بیماری عروق کرونر
- دیابت
- سوء مصرف مواد
- مصرف بیش از حد الکل یا کافئین
- نقایص قلبی مادرزادی
- فشار خون بالا
- سیگار
- مصرف بعضی داروهای بدون نسخه، داروهای تجویزی، مکمل ها و داروهای گیاهی
- استرس
- بیماری دریچه ای قلب
بعید است که در یک فرد سالم با قلب نرمال و سالم آریتی کشنده بدون محرک بیرونی مثل شوک الکتریکی یا مصرف داروهای غیرقانونی ایجاد شود. با این حال شاید در قلب بیمار یا دفورمه، سیگنال های الکتریکی قلب به خوبی شروع نشوند یا در سرتاسر قبل منتقل نشوند و این ریسک ایجاد آریتمی را افزایش می دهد.
علل نقص مادرزادی قلب
معمولاً نقایص مادرزادی در زمان جنینی ایجاد می شوند. با رشد قلب حدود یک ماه بعد از لقاح نقایص قلبی احتمالی بوجود می آیند و جریان خون قلب را تغییر می دهند. بعضی شرایط پزشکی مثل داروها یا ژن ها در ایجاد نقص قلبی نقش دارند.
نارسایی های قلبی در بزرگسالان هم بروز می کنند. با افزایش سن، ساختار قلب شما تغییر کرده و دچار نارسایی می شود.
علل کاردیومیوپاتی
علت کاردیومیوپاتی ضخیم یا بزرگ شدن عضله قلب است که به شکل های زیر اتفاق می افتد:
- کاردیومیوپاتی متسع. شایع ترین علت این کاردیومیوپاتی ناشناخته است و معمولاً باعث گشادشدن بطن چپ می شود. شاید به خاطر آسیب بعد از حمله قلبی، عفونت ها، مواد سمی یا داروهای خاصی مثل داروهای سرطانی، جریان خون به قلب کاهش یافته (بیماری ایسکمیک قلبی) و کاردیومیوپاتی متسع ایجاد شود. گاهی این بیماری ارثی است.
- کاردیومیوپاتی هیپرتروفیک: این نوع معمولاً ارثی است و به مرور زمان در نتیجه فشار خون بالا یا افزایش سن ایجاد می شود.
- کاردیومیوپاتی محدودکننده: این نادرترین نوع کاردیومیوپاتی است و باع افزایش سختی و کاهش الاستیسته قلب می شود؛ علت این بیماری ناشناخته است. شاید هم به خاطر بیماری هایی مثل اختلالات بافت پیوندی یا تجمع پروتئین های غیرطبیعی(آمیلوئیدوز) ایجاد شود.
علل عفونت قلبی
عفونت قلبی مانند اندوکاردیت وقتی ایجاد می شود که میکروب ها به ماهیچه قلب برسند. شایع ترین علب عفنت قلبی عبارتند از:
- باکتری
- ویروس
- انگل
علل بیماری دریچه ای قلب
بیماری دریچه ای قلب به دلایل مختلفی ایجاد می شود. این بیماری گاهی مادرزادی است و گاهی به دلیل بیماری های زیر بوجود می آید:
- تب روماتیسمی
- عفونت ها(اندوکاردیت عفونی)
- اختلالات بافت همبند
ریسک فاکتورها
ریسک فاکتورهای ابتلا به بیماری قلبی عبارتند از:
- سن: افزایش سن خطر تنگی و آسیب عروق و ضعیف و ضخیم شدن عضله قلب را افزایش می دهد.
- جنس: به طور کلی مردان بیشتر در معرض ابتلا به بیماری های قلبی هستند. احتمال ابتلا در زنان بعد از یائسگی افزایش می یابد.
- سابقه خانوادگی: سابقه خانوادگی بیماری قلبی احتمال ابتلای شما را افزایش می دهد به خصوص اگر یکی از والدین در سنین پایین به این بیماری مبتلا شده باشد(قبل از 55 سالگی برای یکی از وابستگان مرد مثل پدر یا برادر و بعد از 65 سالگی برای وابستگان زن مثل مادر یا خواهر).
- مصرف سیگار. نیکوتین عروق خونی را سفت می کند و کربن دی اکسید با آسیب رسانی به پوشش داخلی عروق ، آن ها را مستعد ابتلا به تصلب شرایین می کند. حملات قلبی در سیگاری ها شایع تر از افراد غیرسیگاری است.
- رژیم غذایی نامناسب: رژیم غذایی سرشار از چربی، نمک، قند و کلسترول در ایجاد بیماری قلبی نقش دارد.
- فشار خون بالا: فشار خون بالای کنترل نشده شریان ها را سفت و سخت و عروق رساننده جریان خون را باریک می کند.
- سطح کلسترول بالا: کلسترول بالا احتمال تشکیل پلاک و تصلب شرایین را افزایش می دهد.
- دیابت: دیابت ریسک ابتلا به بیماری قلبی را افزایش می دهد. چاقی و فشار خون بالا ریسک فاکتورهای این بیماری ها هستند.
- چاقی: اضافه وزن ریسک فاکتورهای بیماری قلبی را بدتر می کند.
- بی تحرکی: عدم فعالیت با بسیاری از بیماری های قلبی و بعضی ریسک فاکتورهای آن ارتباط دارد.
- استرس: استرس شدید ضمن آسیب به عروق ، ریسک فاکتورهای بیماری قلبی را تشدید می کند.
- بهداشت ضعیف دهان و دندان: استفاده منظم از مسواک و نخ دندان و معاینه منظم دندان ها خیلی مهم است. اگر دندان ها یا لثه های شما خراب باشند، میکروب ها به جریان خون وارد شده، به قلب می روند و باعث اندوکاردیت می شوند.
عوارض
عوارض بیماری قلبی عبارتند از:
- نارسایی قلبی: یکی از شایع ترین عوارض بیماری قلبی یعنی نارسایی قلبی زمانی اتفاق می افتد که قلب شما نمی تواند خون لازم برای رفع نیاز بدن را پمپاژ کند. نارسایی قلبی می تواند ناشی از بیماری های قلبی مختلف باشد که برای مثال می توان از نقایص قلبی، بیماری قلبی عروقی، بیماری دریچه قلب، عفونت های قلبی یا کاردیومیوپاتی نام برد.
- حمله قلبی: وقتی یک لخته خونی شریان تغذیه کننده قلب را مسدود کند، حمله قلبی اتفاق می افتد و احتمالاً به بخشی از عضله قلب آسیب زده یا آن را از بین می برد. آترواسکلروز می تواند باعث حمله قلبی شود.
- سکته: ریسک فاکتورهایی که منجر به بیماری قلبی عروقی می شوند ممکن است در نهایت به سکته مغزی ایسکمیک منجر شوند؛ در این حالت شریان های مغزی آنقدر تنگ و مسدود می شوند که خون زیادی به مغز نمی رسد. سکته یک اورژانس پزشکی است که بافت مغز چند دقیقه بعد از آن می میرد.
- آنوریسم: آنوریسم عارضه ای جدی است که در هر جایی از بدن اتفاق می افتد و به شکل یک برآمدگی در دیواره شریان است. اگر آنوریسم بترکد، خونریزی مهلکی بوجود می آید.
- بیماری شریان محیطی: در این بیماری اندام های انتهایی بدن و معمولاً پاها خون کافی دریافت نمی کنند در نتیجه علائمی مثل پا درد در زمان راه رفتن دیده می شود. آترواسکلروز می تواند به بیماری شریان محیطی منتهی شود.
- ایست قلبی ناگهانی: ایست قلبی ناگهانی یعنی از دست رفتن ناگهانی و غیرمنتظره عملکرد قلب ، تنفس و هوشیاری که اغلب به دلیل آریتمی ایجاد می شود. این بیماری یک اورژانس پزشکی است و اگر بلافاصه درمان نشود می تواند کشنده باشد.
پیشگیری
انواع خاصی از بیماری های قلبی مثل نقص قلبی قابل پیشگیری نیستند. با این حال تغییر سبک زندگی موثر بر بهبود بیماری های قلبی می توان در پیشگیری از ابتلا هم موثر باشد. در ادامه به چند مورد اشاره می کنیم:
- سیگار نکشید.
- بیماری های دیگری مثل فشار خون یا کلسترول بالا و دیابت را کنترل کنید.
- هر روز یا بیشتر روزهای هفته حداقل 30 دقیقه ورزش کنید.
- رژیم غذایی تان کم نمک و بدون چربی اشباع شده باشد.
- وزنتان را کنترل کنید.
- استرس خودتان را مدیریت کنید.
- به بهداشت اهمیت بدهید.
تشخیص
پزشک یک معاینه بالینی انجام داده و در مورد سابقه پزشکی شخصی و خانوادگی تان سوالاتی می پرسد. نوع آزمایشات لازم برای تشخیص به نوع بیماری شما بستگی دارد. علاوه بر آزمایش خون و رادیوگرافی قفسه سینه، از آزمایشات زیر هم استفاده می کنند:
- الکتروکاردیوگرام (ECG یا EKG): ECG یک آزمایش سریع و بی درد است که سیگنال های الکتریکی قلب را ثبت می کند و در تشخیص ریتم های غیرطبیعی قلب موثر است. ممکن است حین استراحت یا در حال ورزش نوار قلب گرفته شود(الکتروکاردیوگرام استرس)
- مانیتورینگ هولتر: مانتیور هولتر یک دستگاه ECG پرتابل است که برای ثبت مداوم ریتم قلبی معمولاً باید آن را به مدت 24 تا 72 ساعت بپوشید. مانتیورینگ هولتر برای تشخیص مشکلات ریتم قلبی که در حیت یک ریتم ECG منظم دیده نمی شود بکار می رود.
- اکوکاردیوگرام: در این تست غیرتهاجمی از امواج صوتی برای ایجاد تصاویر دقیق از ساختار قلب استفاده می شود. این تصویر نحوه ضربان و پمپاژ قلب شما را نشان می دهد.
- تست استرس: در این تست با استفاده از دارو یا ورزش ضربان قلب را بالا می برند و در همین حین آزمایش تصویربرداری از قلب انجام می شود تا نحوه واکنش قلب بررسی شود.
- کاتتریزاسیون قلبی: در این تست، یک لوله کوچک(غلاف) به داخل یک ورید یا شریان ران یا بازو قرار می گیرد. سپس یک لوله بلندتر توخالی و انعطاف پذیر داخل غلاف فرستاده می شود. با استفاده از تصاویر اشعه X روی مانیتور ، پزشک با دقت کاتتر را در طول شریان به جلو می برد تا به قلب برسد. در طول کاتتریزاسیون قلبی، فشار درون حفره های قلبی قابل ارزیابی است و حتی می توان ماده حاجب تزریق کرد. ماده حاجب در پرتونگاری دیده می شود و در نتیجه پزشک می تواند جریان خون قلب، عروق خونی و دریچه ها را ببیند و مشکلات احتمالی را پیدا کند.
- اسکن توموگرافی کامپیوتری قلب(CT). در یک CT اسکن قلبی شما روی یک میز داخل دستگاه دونات شکلی دراز می کشید. لوله اشعه ایکس داخل دستگاه در اطراف بدن می چرخد و تصاویری از قلب و قفسه سینه جمع آوری می کند.
- تصویربرداری رزونانس مغناطیسی قلبی(MRI): در MRI قلبی با استفاده از یک میدان مغناطیسی و امواج رادیویی تولید شده با کامپیوتر ، تصویر دقیقی از قلب ایجاد می شود.
درمان
نوع درمانی که دریافت می کند به نوع بیماری قلبی بستگی دارد. به طور کلی معمولاً درمان بیماری قلبی شامل موارد زیر است:
- تغییرات سبک زندگی: شما می توانید با مصرف غذاهای کم چرب و کم سدیم، انجام حداقل 30 دقیقه فعالیت ورزشی روزانه، ترک سیگار و کاهش مصرف الکل خطر ابتلا به بیماری قلبی را کاهش دهید.
- دارودرمانی: اگر تغییر سبک زندگی به تنهایی کافی نباشد، ممکن است پزشک برای کنترل بیماری داروهایی تجویز کند. نوع داروی دریافتی به نوع بیماری قلبی بستگی دارد.
- اقدامات پزشکی و جراحی: اگر دارودرمانی کافی نباشد، شاید پزشک پروسجر یا جراحی خاصی را توصیه کند. نوع پروسجر یا جراحی به نوع بیماری و میزان آسیب وارده به قلب بستگی دارد.
سبک زندگی و درمان های خانگی
انجام تغییرات خاص سبک زندگی در بهبود یا پیشگیری از بیماری موثر است. همه کسانی که قصد بهبود بیماری قلبی خود را دارند می تواند تغییرات زیر را انجام دهند:
- سیگار نکشید: سیگار مهم ترین ریسک فاکتور بیماری های قلبی به خصوص اترواسکلرز یا تصلب شرایین است. ترک سیگار بهترین راه کاهش خطر بیماری های قلبی و عوارض آن است.
- فشار خونتان را کنترل کنید: حداقل هر دو سال یک بار فشار خونتان را بگیرید. اگر فشار خون شما از حد نرمال بیشتر باشد یا سابقه بیماری قلبی داشته باشید ، احتمالاً پزشک توصیه می کند که در فواصل زمانی کوتاه تری فشار خونتان را اندازه گیری کنید. فشار خون مطلوب کم تر 120 سیستولیک و 80 دیاستولیک است که برحسب میلی متر جیوه اندازه گیری می شود.
- کلسترول خونتان را بررسی کنید. در سنین بالاتر از 20 سال و حداقل هر 5 سال یک بار آزمایش کلسترول پایه را انجام دهید. اگر در خانواده تان سابقه کلسترول بالا دارید باید زودتر آزمایشات را شروع کنید. چنانچه جواب آزمایش در محدوده نرمال نباشد باید آزمایشات را در فواصل زمانی کوتاه تری دنبال کنید. بیشتر افراد باید سطح لیپوپروتئین کم چگالی(LDL) خودرا زیر 130 میلی گرم در دسی لیتر یا 4/3 میلی مول در لیتر نگه دارند. اگر در معرض ابتلا به بیماری قلبی هستید باید سطح LDL تان زیر 100 میلی گرم بر دسی لیتر باشد. چنانچه در حال حاضر دیابت یا سابقه حمله قلبی دارید، سطح LDL باید زیر 70 میلی گرم بر دسی لیتر باشد.
- دیابت را کنترل کنید. اگر دیابت دارید، کنترل دقیق قند خون در کاهش ریسک ابتلا به بیماری قلبی موثر است.
- ورزش: فعالیت بدنی به شما کمک می کند وزن سالمی داشته باشید و آن را حفظ کنید به علاوه در کنترل دیابت، کلسترول و فشار خون بالا هم موثر است. چنانچه مبتلا به آریتمی یا نارسایی قلبی هستید، باید در فعالیت ورزشی محدودیت هایی را در نظر بگیرید پس لازم است در این باره با پزشک مشورت کنید. با تایید پزشک بیشتر روزهای هفته به مدت 30 دقیقه تا یک ساعت ورزش کنید.
- غذاهای سالم بخورید. یک رژیم غذایی سالم برای قلب سرشار از میوه، سبزیجات و غلات کامل و حداقل مقادیر چربی اشباع شده، کلسترول، سدیم و قند است. به این ترتیب علاوه بر کنترل وزن، فشار خون و کلسترول هم تنظیم می شود.
- وزن تان را در محدوده سالم نگه دارید. چاقی و اضافه وزن خطر ابتلا به بیماری قلبی را افزایش می دهد. شاخص توده بدنی (BMI) کم تر از 25 و دور کمر 35 اینچ یا کم تر میزان استاندارد برای پیشگیری و درمان بیماری قلبی است.
- استرس خود را کنترل کنید. تا حد ممکن استرس را کم کنید. از تکنیک هایی مثل آرامش عضلانی یا تنفس عمیق کمک بگیرید.
- افسردگی را درمان کنید. افسردگی احتمال ابتلا به بیماری قلبی را به طور قابل توجهی افزایش می دهد. اگر ناامیدید یا علاقه ای به زندگی ندارید با پزشک صحبت کنید.
- بهداشت را خیلی خوب رعایت کنید. به طور مرتب دست هایتان را بشویید ، مسواک بزنید و نخ دندان بکشید تا سالم بمانید.
به طور منظم چک آپ کنید. تشخیص و درمان بیماری در مراحل اولیه سلامت قلب شما را تضمین می کند.
مقابله و حمایت
شاید به محض اینکه بداید خودتان یا یکی از عزیزانتان مبتلا به بیماری قلبی است، ناامید، ناراحت یا مایوس شوید . در ادامه برای مقابله با بیماری قلبی و بهبود شرایط چند راهکار ارائه می شود:
- توانبخشی قلبی: توانبخشی برای کسانی که سابقه بیماری قلبی عروقی، حمله قلبی یا جراحی دارند ، به عنوان یکی از روش های بهبود درمان و تسریع بهبودی توصیه می شود. توانبخشی قلبی شامل سطوح نظارت شده ورزش، مشاوره تغذیه، حمایت عاطفی و حمایت و آموزش در مورد تغییرات سبک زندگی است تا ریسک ابتلا به مشکلات قلبی کاهش یابد.
- گروه های پشتیبان: حمایت دوستان و آشنایان خیلی مهم است اما اگر به کم بیشتری نیاز داشتید با پزشک صحبت کرده و به یک گروه پشتیبان ملحق شوید. شاید متوجه شوید که صحبت در مورد نگرانی هایتان با دیگران می تواند در شرایط مشابه موثر باشد.
- معاینات پزشکی مداوم و منظم: اگر یک بیماری قلبی طولانی مدت یا عودکننده دارید، مرتب چکاپ انجام دهید تا مطمئن شوید شرایط تحت کنترل است.
آمادگی برای ملاقات با پزشک
بعضی از بیماری های قلبی بدون ویزیت متخصص قلب و عروق تشخیص داده می شوند مثلاً اگر کودکی با یک نارسایی قلبی جدی بدنیا بیاید، بلافاصله بعد از تولد تشخیص داده می شود. در سایر موارد بیماری قلبی به عنوان یک شرایط اضطراری مثل حمله قلبی شناسایی می شود.
اگر فکر می کنید به دلیل سابقه فامیلی ، بیماری قلبی دارید یا در این مورد نگرانید، به پزشک مراجعه کنید. شاید پزشک شما را به یک متخصص قلب یا کاردیولوژیست ارجاع دهد.
اطلاعات زیر به شما کمک می کند تا برای ویزیت پزشک آماده شوید:
- از محدودی های قبل از ویزیت آگاه شوید: وقتی وقت ویزیت گرفتید از منشی بپرسید که آیا لازم است کاری انجام دهید یعنی مثلاً رژیم غذایی تان را محدود کنید یا قبل از آزمایش کلسترول از خوردن یا نوشیدن اجتناب کنید(ناشتا باشید).
- علائم تان را بنویسید حتی آن هایی که ظاهراً ربطی به بیماری قلبی ندارند.
- اطلاعات شخصی کلیدی از جمله سابقه خانوادگی بیماری قلبی، سکته، فشارخون بالا یا دیابت و استرس شدید و تازه ترین تغییرات سبک زندگی را یادداشت کنید.
- لیستی از داروها، ویتامین ها و مکمل های مصرفی تان تهیه کنید.
- در صورت امکان همراهی داشته باشید. همراه در یادآوری اطلاعات به شما کمک می کند.
- در مورد رژیم غذایی، سیگار کشیدن و فعالیت ورزشی خود با پزشک صحبت کنید. اگر در حال حاضر از یک رژیم غذایی یا فعالیت ورزشی روتین استفاده نمی کنید برای شروع از پزشک مشورت بخواهید.
- سوالاتی که می خواهید از پزشک بپرسید را بنویسید.
بعضی از سوالات اساسی در مورد بیماری قلبی عبارتند از:
- علت احتمالی علائم و بیماری من چیست؟
- بیماری من یا علائم آن چه دلایل احتمالی دیگری دارد؟
- چه آزمایشاتی باید انجام دهم؟
- بهترین درمان چیست؟
- آیا جایگزین ژنریکی برای دارویی که تجویز می کنید وجود دارد؟
- جایگزین های رویکرد اولیه پیشنهادی شما چیست؟
- چه غذاهایی بخورم و از چه غذاهایی پرهیز کنم؟
- سطح فعالیت بدنی مناسب من چقدر است؟
- هر چند وقت یک بار باید از نظر بیماری قلبی غربالگری شوم؟ مثلا چند وقت یک بار باید آزمایش کلسترول بدهم؟
- من بیماری های دیگری هم دارم. چطور همه را مدیریت کنم؟
- آیا محدودیت هایی وجود دارد که باید رعایت کنم؟
- آیا باید به متخصص مراجعه کنم؟
- آیا بروشور یا مطالب چاپی دیگری وجود دارد که با خودم ببرم؟ چه وب سایت هایی را پیشنهاد می کنید؟
هر سوالی که دارید بپرسید.
از پزشک چه انتظاری دارید؟
احتمالاً پزشک این سوالات را می پرسد:
- علائم از چه زمانی شروع شد؟
- علائم شما مداوم است یا موقتی؟
- علائم چقدر شدیدند؟
- چه چیزهایی علائم شما را بهتر می کنند؟
- چه چیزهایی علائم شما را بدتر می کند؟
- آیا سابقه خانوادگی بیماری قلبی، دیابت، فشار خون بالا یا بیماری جدی دیگری دارید؟
هیچ وقت برای ایجاد تغییرات سالم در سبک زندگی مثل ترک سیگار، خوردن غذاهای سالم یا فعالیت بدنی بیشتر دیر نیست. سبک زندگی سالم مهم ترین محافظت کننده در برابر بیماری قلبی و عوارض آن است.














نظرات کاربران