سندرم آیزنمنگر یک عارضه درازمدت نقص قلبی مادرزادی ترمیم نشده است. نقایص قلبی مادرزادی مرتبط با سندرم آیزنمنگر باعث گردش غیرعادی خون در قلب و ریه ها می شود. وقتی جریان خون نرمال نباشد، عروق خونی ریه ها سفت و باریک می شوند و جریان خون شریان های ریوی افزایش می یابد(فشارخون شریان ریوی). این امر به طور دائمی به عروق خونه ریه آسیب می رساند.
با تشخیص و درمان به موقع نقایص قلبی مادرزادی می توان از شرایط خطرناک و تهدیدکننده زندگی پیشگیری کرد. در صورت پیشرفت سندرم آیزنمنگر ، باید فرد تحت نظر پزشک قرار بگیرد. دارودرمانی در بهبود علائم و پیش آگهی موثر است.
علائم
علائم و نشانه های سندرم آیزنمنگر عبارتند از:
- رنگ پوست مایل به آبی یا خاکستری(سیانوز)
- بزرگ و گرد شدن ناخن های دست و پا
- تنگی نفس و خستگی سریع بعد از انجام فعالیت
- تنگی نفس در هنگام استراحت
- درد یا سفتی قفسه سینه
- تپش قلب و ضربان قلب شدید
- سرگیجه و غش
- سرفه خونی
- بی حسی یا احساس گزگز در انگشتان دست و پا
- سردرد
چه زمانی باید به پزشک مراجعه کرد
در صورت مشاهده علائم و نشانه های سندرم آیزنمنگر با متخصص قلب و عروق تماس بگیرید. حتی اگر قبلاً تشخیص بیماری قلبی مادرزادی برایتان انجام نشده، علائمی مثل سیانوز و تنگی نفس سیگنال هایی هستند که نشان می دهد شما به مراقبت پزشکی نیاز دارد.
علل
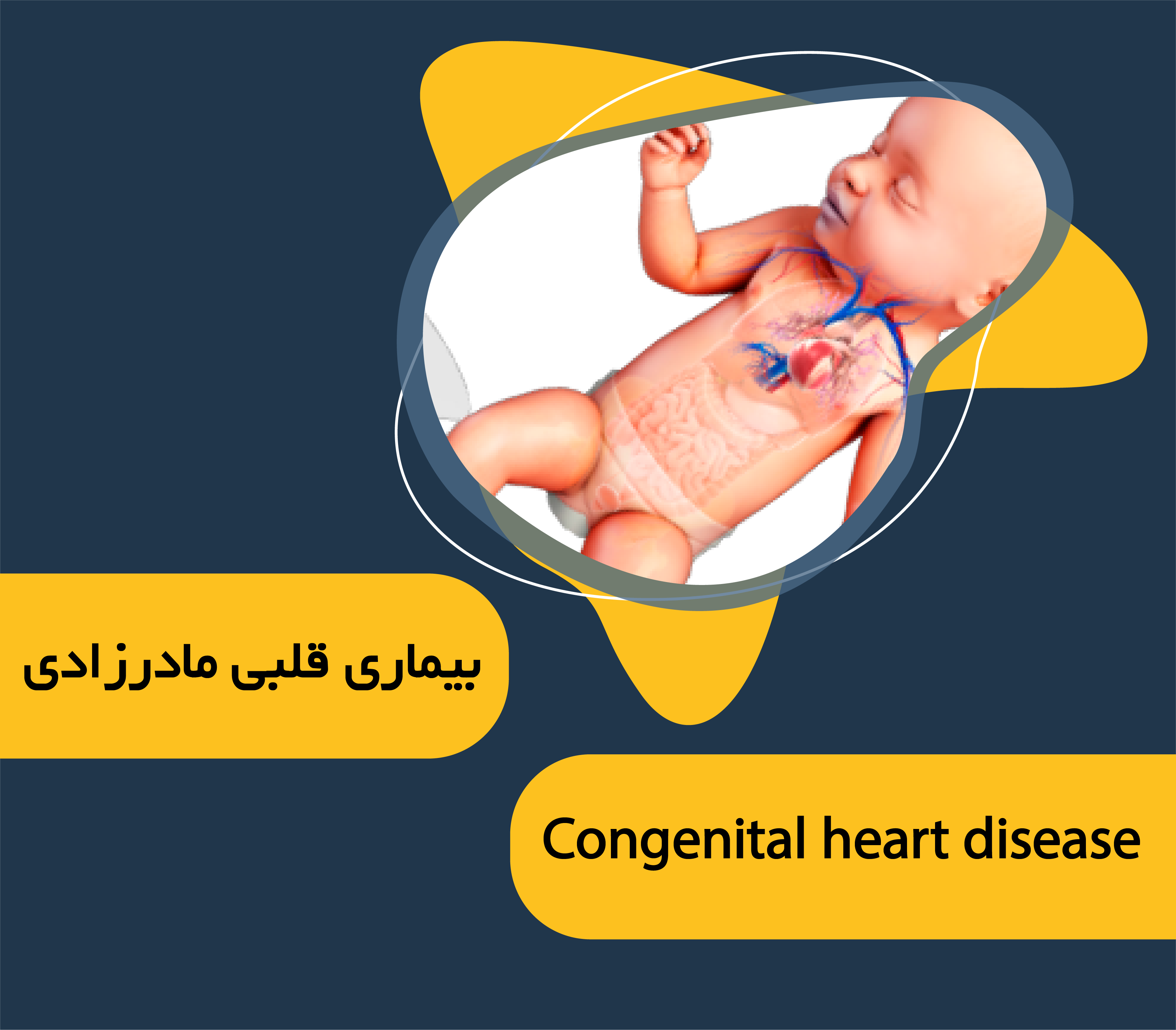
سندرم آیزنمنگر معمولاً به دلیل سوراخی که بین حفرات قلب ایجاد شده بروز می کند. برای درک تاثیر این سندرم بر قلب و ریه ها اول باید با ساختار قلب آشنا شویم.
نحوه کار قلب
قلب شما از 4 حفره، دو حفره در سمت راست و دو حفره در سمت چپ تشکیل شده است. سمت راست قلب خون را به ریه ها می فرستد؛ در ریه ها خون اکسیژن گیری می کند و سپس به سمت چپ قلب برمی گردد. سمت چپ قلب خون را به رگ بزرگی به نام آئورت پمپ می کند و از آنجا به کل بدن می فرستد.
دریچه ها جریان خون حفرات قلب را کنترل می کنند. این دریچه ها باز می شوند تا خون به حفره بعدی یا یکی از شریان ها منتقل شود، سپس بسته می شوند تا خون به سمت عقب برنگردد.
سندرم آیزنمنگر چطور ایجاد می شود؟
سندرم آیزنمنگر معمولاً به دلیل وجود یک سوراخ(شانت) ترمیم نشده بین عروق خونی اصلی یا حفرات قلب ایجاد می شود. این شانت یک نقص قلبی مادرزادی است. نقایص قلبی که می توانند باعث سندرم آیزنمنگر شوند عبارتند از:
- نقص کانال دهلیزی: در این نارسایی قلبی، یک سوراخ بزرگ وسط قلب وجود دارد یعنی جایی که دیواره دهلیزها و بطن ها به هم می رسند. شاید هم بعضی از دریچه های قلبی خوب کار نکنند.
- نقص سپتوم دهلیزی: نقص سپتوم دهلیزی سوراخی است که در دیواره بافتی بین دهلیزهای راست وچپ اتفاق می افتد.
- باز بودن مجرای شریانی: این نقص قلبی در واقع سوراخی است که بین شریان های ریوی انتقال دهنده خون غنی از اکسیژن به ریه ها و سرخرگی که این خون غنی از اکسیژن را به بقیه بدن می فرستد یعنی آئورت بوجود می آید.
- نقص سپتوم بین بطنی: این شانت در دیواره بافتی جداکننده بطن های راست و چپ اتفاق می افتد و در واقع شایع ترین علت سندرم آیزنمنگر است.
در هریک از این نقایص، خون به صورت نرمال جریان ندارد و همین باعث افزایش فشار شریان ریوی می شود. به مرور زمان این افزایش فشار به عروق خونی کوچکتر ریه آسیب می رساند. دیواره عروق آسیب دیده ، پمپاژ خون به ریه ها را سخت می کند.
سندرم آیزنمنگر باعث افزایش فشار خون در سمتی از قلب می شود که خون کم اکسیژن(خون آبی) دارد. با این کار خون کم اکسیژن از سوراخ موجود در قلب یا عروق خونی می گذرد و با خون غنی از اکسیژن ترکیب می شود. در نتیحه سطح اکسیژن خون افت میکند و پوست شما آبی رنگ می شوند که به آن سیانوز می گویند. در این شرایط برای جبران کمبود اکسیژن گلبول قرمز بیشتری تولید می شود.
ریسک فاکتورها
سابقه خانوادگی نقایص قلبی هم می تواند احتمال تولد نوزاد مبتلا به نقص قلبی مادرزادی و از جمله سندرم آیزنمنگر را افزایش دهد. اگر خودتان مبتلا به سندرم آیزنمنگر هستید، در مورد غربالگری سایر اعضای خانواده با پزشک صحبت کنید.
عوارض
بدون درمان و نظارت مناسب، عوارض سندرم آیزنمنگر به صورت زیر است:
- کاهش سطح اکسیژن بدن(سیانوز): معکوس شدن جریان خون قلب، میزان اکسیژن دریافتی بافت ها و اندام های بدن را کاهش می دهد. این مساله باعت می شود که زیاد تحمل فعالیت های بدنی را نداشته باشید و پوستتان مایل به آبی یا خاکستری شود. سیانوز با گذشت زمان بدتر می شود.
- افزایش تعداد گلبول های قرمز: چون به اندازه کافی خون غنی از اکسیژن در بدن جریان ندارد، کلیه ها هورمونی ترشح می کنند که باعث افزایش تولید گلبول های قرمز می شود- گلبول های قرمز سلول هایی هستند که اکسیژن رسانی به بافت ها و اندام های بدن را برعهده دارند. با افزایش تعداد این گلبول ها اکسیژن بیشتری به بافت های بدن می رسد و این یکی از روش های مهم جبران کمبود اکسیژن است.
- ریتم قلبی نامنظم: بزرگ و ضخیم شدن دیواره های قلب همراه با کاهش سطح اکسیژن به آریتمی منجر می شود. بعضی از آریتمی ها باعث تجمع خون در حفرات قلبی شده و لخته ایجاد می کنند. اگر این لخته از قلب خارح شود و یکی از شریان ها را مسدود کند، ممکن است فرد دچار حمله قلبی یا سکته شود.
- ایست قلبی ناگهانی: اگر آریتمی قلبی ناشی از بطن ها باشد، ضربان قلب آنقدر سریع می شود که با پمپاژ موثر خون به قلب در نهایت قلب از کار بیفتد. ایست ناگهانی قلب یعنی از دست دادن یکباره و غیرمنتظره عملکرد قلب، تنفس و هوشیاری. اگر مراقبت پزشکی فوری انجام نشود احتمالاً فرد بعد از چند دقیقه می میرد.
گاهی هم حین عمل جراحی به خاطر تغییرات فشار خون ناشی از بیهوشی ، بیمار جان خود را از دست می دهد.
- نارسایی قلبی: افزایش فشار قلب می تواند باعث ضعیف شدن ماهیچه قلب شده و در نتیجه پمپاژ خون را سخت تر کند. نتیجه این چیزی نیست جز نارسایی قلبی!
- سرفه خونی: افزایش فشار خون ریوی و مشکلات ناشی از سندرم آیزنمنگر گاهی به خونریزی کشنده در ریه ها و مجاری هوایی ختم می شود. این می تواند باعث سرفه خونی و کاهش هرچه بیشتر سطح اکسیژن خون شود. گاهی هم در دیگر قسمت های بدن خونریزی اتفاق می افتد.
- لخته خونی: اگر یک لخته خونی بدون اینکه توسط ریه فیلتر شود از سمت راست قل به سمت چپ حرکت کند، می تواند به مغز رفته و باعث سکته شود.
- مشکلات کلیوی: کاهش سطح اکسیژن خون مشکلاتی هم برای کلیه ایجاد می کند. سندرم آیزنمنگر می تواند احتمال ابتلا به نقرس را افزایش دهد.
- افزایش احتمال عفونت: مبتلایان به سندرم آیزنمنگر بیشتر از دیگران در معرض عفونت قلبی یا اندوکاردیت هستند.
- مخاطرات بارداری: با توجه به شرایط قلب و ریه مادر در دوران بارداری، زنان مبتلا به سندرم آیزنمنگر نباید باردار شوند. بارداری زنان مبتلا به سندرم آیزنمنگر با احتمال مرگ مادر و فرزند همراه است.
سندرم آیزنمنگر یک بیماری کشنده است که پیش آگهی آن به نوع نقص قلبی مادرزادی و سایر بیماری های فرد بستگی دارد. بعضی از مبتلایان به این سندرم تا 6-50 سالگی یا حتی بیشتر هم زنده می مانند.
تشخیص
برای تشخیص سندرم آیزنمنگر پزشک سابقه پزشکی شما را بررسی می کند و بعد از معاینه شما را برای انجام آزمایش می فرستد. در ادامه به چند مورد از این آزمایشات اشاره می کنیم:
- آزمایش خون: هدف از انجام این آزمایش بررسی تعداد سلول های خونی است که اغلب در سندرم آیزنمنگر زیاد هستند. عملکرد کلیه و کبد و همچنین میزان آهن بدن شما هم با آزمایش خون مشخص می شود.
- الکتروکاردیوگرام(ECG): در این آزمایش فعالیت الکتریکی با استفاده از الکترودهای متصل به پوست ثبت می شود تا پزشک بر اساس آن نقایص قلبی را تشخیص دهد.
- اشعه ایکس: ممکن است پزشک تصویربرداری با اشعه ایکس را برای بررسی بزرگ شدن قلب و شریان ریوی تجویز کند.
- اکوکاردیوگرافی: سونوگرافی قلب را اکوکاردیوگرافی می نامند. در این آزمایش از امواج صوتی برای ایجاد تصاویری از قلب استفاده می کنند. این روش به پزشک امکان می دهد تا ساختار قلب و جریان خون قلبی را ببیند و دنبال نقایص بگردد.
- اسکن توموگرافی کامپیوتری(CT): در این تست روی دستگاهی دراز می کشید و از ریه هایتان عکس می گیرند تا بتوانند تشخیص قطعی بدهند. گاهی برای ایجاد یک تصویر واضح تر از ماده حاجب استفاده می کنند.
- تصویربرداری رزونانس مغناطیسی(MRI): در این روش یا استفاده از یک میدان مغناطیسی قدرتمند و امواج رادیویی، تصاویری از عروق خونی ریه تهیه می شود.
- کاتتریزاسیون قلبی: در این آزمایش پزشک یک لوله نازک انعطاف پذیر به نام کاتتر را در شریان کشاله ران شما قرار داده و آن را با استفاده از تصویربرداری اشعه ایکس به سمت قلب هدایت می کند. پزشکان از کاتتریزاسیون قلبی برای اندازه گیری فشار خون در عروق خونی و حفرات قلب، اندازه نقص سپتوم و فشار و جریان در محل نقص کمک می گیرند. اگر به کاتتریزاسیون قلبی نیاز دارید مطمئن شوید که متخصص قلب شما از تجربه کافی در تشخیص و درمان سندرم آیزنمنگر برخوردار است.
- تست پیاده روی: ممکن است پزشک برای بررسی تحمل شما نسبت به ورزش خفیف یک آزمایش پیاده روی 6 دقیقه ای تجویز کند.













نظرات کاربران